2026.02.14更新日:2026.03.21
【医師監修】発疹(薔薇疹)が出たら梅毒?症状、感染経路、検査・治療法を徹底解説
「体に薔薇疹のような発疹が出たけれど、これって梅毒なの?」
性行為後に原因不明の発疹が現れると、不安でいっぱいになりますよね。特に「梅毒の初期症状」として薔薇疹が挙げられることがあるため、心配になるのは当然のことです。しかし、発疹には様々な原因があり、自己判断は禁物です。
この記事では、医師監修のもと、薔薇疹が梅毒のサインである可能性について、その症状、感染経路、検査、そして治療法までを分かりやすく解説します。早期発見・早期治療が何よりも大切です。この記事を読んで、ご自身の不安を解消し、適切な行動をとるための一歩を踏み出しましょう。
薔薇疹と梅毒の関連性:なぜ心配されるのか
体に原因不明の発疹(ほっしん)が現れると、「もしかして病気なのでは」と不安になるものです。特に「薔薇疹(ばらじん)」と呼ばれる発疹が出た場合、インターネットなどで調べると「梅毒の症状」という情報にたどり着き、大きな心配を抱く方も少なくありません。
薔薇疹が梅毒と関連づけられるのは、梅毒の第二期に現れる特徴的な発疹が、一般的な皮膚炎で見られる薔薇疹と見た目が似ているためです。梅毒は性感染症の一種であり、早期に発見して適切な治療を受けなければ、全身に深刻な影響を及ぼす可能性があります。そのため、「もしかしたら梅毒かも」という不安から、薔薇疹と梅毒の関連性について心配される方が多いのです。
しかし、薔薇疹のような発疹は、梅毒以外にも様々な原因で起こりえます。例えば、ウイルス感染症(風疹や麻疹など)、薬剤アレルギー、脂漏性皮膚炎など、梅毒とは全く関係のない疾患でも似たような発疹が見られることがあります。自己判断で「梅毒だ」と決めつけるのは避け、正確な知識を得て、必要であれば医療機関を受診することが大切です。この記事では、薔薇疹と梅毒の関係性について詳しく解説し、皆様の不安解消の一助となることを目指します。
梅毒の基本情報:感染経路と潜伏期間
梅毒は、主に性行為によって感染する性感染症の一つです。感染経路や潜伏期間について正しく理解することは、早期発見と予防のために非常に重要となります。
感染経路
梅毒の主な感染経路は、梅毒トレポネーマという細菌に感染している人の粘膜や皮膚の小さな傷と、直接接触することです。具体的には、以下のようなケースが挙げられます。
- 性行為(オーラルセックス、アナルセックスを含む):最も一般的な感染経路です。性器、肛門、口腔内の粘膜にできた病変(硬性下疳など)と接触することで感染します。
- 母子感染(垂直感染):妊娠中に梅毒に感染している母親から胎児へ感染することがあります。これにより、先天梅毒と呼ばれる重篤な症状を引き起こす可能性があります。
- 稀なケース:輸血による感染も理論上は考えられますが、現在の血液製剤は厳重な検査が行われているため、非常に稀です。また、タオルや食器の共用、お風呂での感染は通常ありません。
潜伏期間
梅毒に感染してから最初の症状が現れるまでの期間を潜伏期間と呼びます。梅毒の潜伏期間は個人差がありますが、一般的には約3週間とされています。
この期間は症状が全く現れないため、感染に気づかないまま過ごしてしまうことが少なくありません。しかし、潜伏期間中であっても、体内で病原体は増殖しており、他者への感染力は持っています。そのため、感染の可能性のある性行為があった場合は、症状がなくても検査を検討することが大切です。
なお、潜伏期間を経て現れる最初の症状は、感染部位にできる「硬性下疳(こうせいげかん)」と呼ばれるしこりや潰瘍です。この段階を「第一期梅毒」と呼び、さらに時間が経過すると全身に発疹が現れる「第二期梅毒」へと進行します。
梅毒の症状:第一期(初期)の「薔薇疹」とは
梅毒に感染すると、病気の進行度合いに応じてさまざまな症状が現れます。特に、感染初期の「第一期梅毒」では、特徴的な症状として「薔薇疹(ばらっしん)」と呼ばれる発疹が出ることがあります。この薔薇疹は、多くの人が梅毒ではないかと心配になるきっかけとなる症状の一つです。
第一期梅毒の発疹の特徴
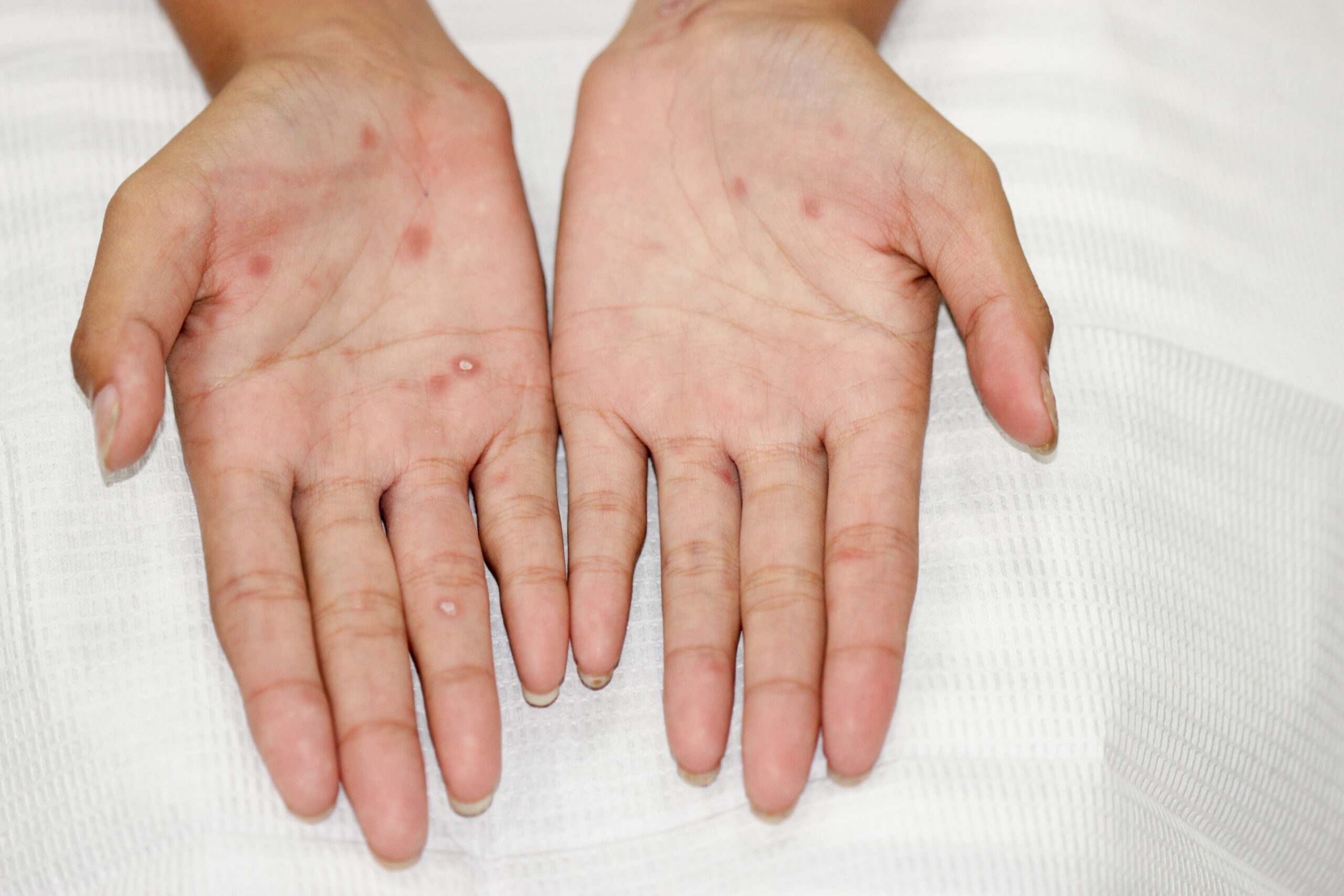
第一期梅毒で現れる発疹は、一般的に「薔薇疹」と呼ばれています。これは、その見た目がバラの花びらのように淡い赤色をしていることに由来します。発疹は円形または楕円形で、直径数ミリから1センチ程度の大きさです。通常、かゆみや痛みはほとんどなく、触っても盛り上がりが少ないため、気づかないうちに治まってしまうことも珍しくありません。
発疹は主に胴体(胸やお腹、背中)や手足の付け根、手のひらや足の裏など、全身に広がる可能性があります。しかし、これらの発疹は数週間から数ヶ月で自然に消えてしまうため、「治った」と誤解してしまい、適切な検査や治療を受けないまま放置してしまうケースも少なくありません。
第一期梅毒のその他の症状(硬性下疳)
第一期梅毒では、薔薇疹以外にも「硬性下疳(こうせいげかん)」と呼ばれる症状が現れることがあります。これは、梅毒の原因菌である梅毒トレポネーマが体内に侵入した部位にできる、無痛性の硬いしこりや潰瘍(かいよう)のことです。
硬性下疳は、主に性器(陰茎、陰唇、膣、子宮頸部など)や口唇、肛門、指などに発生します。感染後、およそ3週間程度で出現し、数週間で自然に消えてしまうことがほとんどです。痛みがないため、特に見えにくい部位にできた場合は、自覚症状がないまま見過ごされてしまうことも少なくありません。薔薇疹と同様に自然に消えるため、治ったと勘違いしやすく、病気が進行してしまう原因となることがあります。
梅毒の進行:第二期、第三期以降の症状
梅毒は、早期に治療を開始すれば完治が期待できる病気ですが、放置すると病気が進行し、全身に深刻な症状を引き起こす可能性があります。特に、第一期梅毒の症状が自然に消えた後も、病原菌が体内からいなくなるわけではないため注意が必要です。
第二期梅毒は、感染後数週間から数ヶ月で現れる時期で、病原菌が全身に広がることで様々な症状が出現します。この時期に最も特徴的なのが、再び皮膚に現れる発疹です。第一期梅毒の薔薇疹とは異なり、手のひらや足の裏を含む全身に赤みを帯びた斑点や、盛り上がった丘疹(きゅうしん)が広がる「梅毒性バラ疹」や「丘疹性梅毒疹」が見られます。これらはかゆみや痛みを伴わないことが多く、気づきにくい場合もあります。また、発熱、倦怠感、リンパ節の腫れ、脱毛、口腔内や性器にできる粘膜疹(ねんまくしん)なども現れることがあります。
第二期梅毒の症状も一時的に消えることがありますが、治療せずに放置すると、数年から数十年を経て第三期梅毒へと進行します。この段階になると、ゴムのようなしこり(ゴム腫)が皮膚や骨、内臓などにでき、組織を破壊することがあります。さらに進行すると、心臓や血管、脳、神経などにも影響が及び、「神経梅毒」や「心血管梅毒」と呼ばれる重篤な合併症を引き起こすリスクが高まります。これらは、麻痺、認知症、失明、心不全など、生命を脅かす深刻な症状につながる可能性があるため、早期の診断と治療がいかに重要であるかがわかります。
薔薇疹と他の皮膚疾患の見分け方
体に発疹が現れたとき、それが梅毒によるものなのか、あるいは他の一般的な皮膚疾患によるものなのかを自己判断するのは非常に難しいことです。梅毒性薔薇疹には特徴がありますが、他の疾患による発疹も多様であり、見た目だけでは区別がつきにくい場合も少なくありません。
ここでは、梅毒性薔薇疹と他の主な皮膚疾患(薬疹、ウイルス性発疹、アレルギー性皮膚炎など)との一般的な違いを比較してみましょう。
| 特徴 | 梅毒性薔薇疹 | 他の主な発疹(例:薬疹、ウイルス性発疹) |
|---|---|---|
| かゆみ | ほとんどないか、あっても軽度 | あることが多い(特にアレルギー性皮膚炎、薬疹の一部) |
| 痛み | ほとんどない | ないことが多いが、一部のウイルス性発疹では痛みや違和感を伴うことも |
| 発熱・倦怠感 | 発疹と同時に発熱や倦怠感を伴うことがある | 発熱や倦怠感を伴うことが多い(特にウイルス性発疹、薬疹) |
| 発疹の色 | 赤褐色、淡いピンク色 | 赤色、鮮やかなピンク色など様々 |
| 発疹の形状 | 盛り上がりが少ない平坦な斑点、押すと消える | 盛り上がりがあるもの、水ぶくれ、じんましんなど様々 |
| 発疹の部位 | 体幹(胸、腹、背中)を中心に、手足のひらや足の裏に出ることもある | 全身、特定の部位、原因により様々 |
| 先行する症状 | 硬性下疳(梅毒の初期症状)が先行することがある | 薬剤服用、ウイルス感染、特定の物質との接触などが先行することが多い |
梅毒性薔薇疹は、かゆみや痛みがほとんどなく、体幹を中心に手足のひらや足の裏にも現れる特徴があります。しかし、発疹の見た目だけで梅毒と断定することはできません。例えば、薬疹やウイルス性発疹も全身に広がり、かゆみが少ないケースも存在します。また、アレルギー性皮膚炎では強いかゆみを伴うことが一般的ですが、初期段階では判断が難しいこともあります。
このように、発疹の原因を特定するには、発疹の見た目だけでなく、発症の経緯、先行する症状、全身の状態、既往歴など、総合的な情報が必要です。自己判断は誤診につながり、適切な治療の開始が遅れるリスクがあります。発疹に気づいたら、安易に自己判断せず、必ず専門の医療機関を受診し、医師による正確な診断を受けることが何よりも重要です。
梅毒の検査方法:いつ、どこで受けるべきか
梅毒の診断には、適切な検査を受けることが不可欠です。感染の不安がある場合や、体に気になる症状が現れた場合は、速やかに医療機関で検査を受けましょう。ここでは、梅毒の主な検査方法と、検査を受けるべきタイミングについて解説します。
検査の種類
梅毒の検査は主に血液検査で行われます。代表的な検査には、以下の2種類があります。
- STS法(脂質抗体検査:RPR法など) 梅毒トレポネーマに感染することで生じる抗体を検出する検査です。感染初期から陽性となり、治療によって数値が低下するため、病気の活動性や治療効果の判定に用いられます。ただし、梅毒以外の病気(膠原病、妊娠など)でも陽性となる「生物学的偽陽性」を示すことがあるため、この検査単独で診断を確定することはありません。
- TPHA法(梅毒トレポネーマ抗体検査:FTA-ABS法など) 梅毒の原因菌である梅毒トレポネーマそのものに対する抗体を検出する検査です。一度感染すると、治療後も陽性が続くことが多く、過去の感染歴の有無を確認するために用いられます。STS法と組み合わせて診断することで、より正確な梅毒の診断が可能になります。
これらの血液検査は、一般的な内科、皮膚科、性感染症内科、泌尿器科、メンズクリニック、婦人科などで受けることができます。
検査を受けるタイミング
梅毒の検査には、感染の可能性がある行為から、正確な結果が得られるまでの期間「ウィンドウピリオド」があります。
一般的に、感染の機会から梅毒の抗体が検出されるまでには、約3週間〜1ヶ月程度かかるとされています。そのため、感染の可能性がある行為からこの期間が経過してから検査を受けることが推奨されます。
ただし、症状が出ている場合は、ウィンドウピリオドに関わらずすぐに医療機関を受診してください。医師の判断で、必要に応じて検査が行われます。不安な気持ちを抱え続けるよりも、早めに専門医に相談し、適切なアドバイスを受けることが大切です。
梅毒の治療法:早期治療が重要
梅毒は、早期に発見し適切な治療を開始すれば、完治が可能な性感染症です。治療が遅れると重篤な合併症を引き起こす可能性があるため、早期の治療が何よりも重要となります。
主な治療法
梅毒の治療には、主にペニシリン系の抗生物質が用いられます。この抗生物質は、梅毒の原因菌である梅毒トレポネーマの増殖を阻害することで、菌を死滅させる効果があります。
具体的な治療法としては、内服薬の服用や、筋肉注射による投与があります。病状や病期によって、どちらかの方法が選択されます。ほとんどの場合、ペニシリンによる治療は非常に効果的ですが、ペニシリンアレルギーがある方には、テトラサイクリン系やマクロライド系の抗生物質が代替薬として検討されることもあります。
治療期間と注意点
梅毒の治療期間は、病期によって異なります。第一期や第二期の早期梅毒であれば、比較的短期間の治療で完治を目指せることが多いですが、進行した梅毒(晩期梅毒)では、より長期間の治療が必要となります。
治療期間中は、パートナーへの感染を防ぐためにも、性行為を控えることが非常に重要です。また、治療が完了した後も、医師の指示に従って定期的な経過観察を受ける必要があります。これは、治療の効果を確認するためと、再感染がないかをチェックするためです。梅毒は一度治っても、再び感染する可能性があるため、注意が必要です。
パートナーへの影響と対応
梅毒は性行為によって感染が広がる性感染症であるため、ご自身が梅毒と診断された場合、パートナーへの影響についても考慮し、適切な対応をとることが非常に重要です。
まず、梅毒と診断された場合は、必ずパートナーにもその事実を伝え、検査を受けるよう強く推奨してください。パートナーが無自覚のうちに感染している可能性や、すでに発症している可能性も考えられます。パートナーが感染していた場合、治療せずに放置すると病気が進行するだけでなく、ご自身が治療を終えても、再度パートナーから感染してしまう「ピンポン感染」のリスクもあります。
パートナーが検査を受け、梅毒と診断された場合は、必ず一緒に治療を進めるようにしましょう。治療はどちらか一方だけが行っても、感染の連鎖を断ち切ることはできません。また、治療中は、医師の許可があるまで性行為を控えることが、さらなる感染拡大を防ぐ上で不可欠です。
梅毒の診断は、お互いの健康と関係性においてデリケートな問題ですが、誠実に向き合い、協力して治療に取り組むことが、最も大切なことです。不安な点や対応に迷うことがあれば、遠慮なく医師や保健所の専門家に相談し、適切なアドバイスを求めるようにしてください。
梅毒の予防方法
梅毒は性行為によって感染する性感染症ですが、いくつかの予防策を講じることで感染リスクを大幅に減らすことができます。以下に、梅毒を予防するための主な方法をご紹介します。
- コンドームの適切な使用 コンドームは、梅毒だけでなく他の多くの性感染症の予防に非常に有効です。性行為の最初から最後まで、正しく装着することが重要です。ただし、コンドームが覆わない部分の皮膚や粘膜に病変がある場合、感染を完全に防ぐことはできません。
- 不特定多数との性行為を避ける 性行為のパートナーが多ければ多いほど、性感染症に感染するリスクは高まります。信頼できるパートナーとの関係を築き、不特定多数との性行為は避けることが予防に繋がります。
- 性感染症の定期的な検査 梅毒は自覚症状がないまま進行することがあります。特に新たなパートナーとの関係が始まった際や、少しでも不安を感じた場合は、定期的に性感染症の検査を受けることが早期発見・早期治療、そしてパートナーへの感染拡大を防ぐために重要です。
- 皮膚や粘膜の異常に注意する 自分やパートナーの体に、しこり(硬性下疳)や発疹(梅毒性薔薇疹)など、普段と異なる異常がないか日頃から注意を払いましょう。少しでも気になる症状があれば、性行為を控え、すぐに医療機関を受診してください。
これらの予防方法を実践することで、梅毒だけでなく、他の性感染症からも身を守ることができます。ご自身の健康とパートナーの健康を守るために、日頃から意識して行動することが大切です。
まとめ:不安な時は専門医へ相談を
この記事では、薔薇疹が梅毒の初期症状である可能性から、梅毒の感染経路、病期ごとの症状、検査、そして治療法までを詳しく解説しました。原因不明の発疹が現れた際は、「もしかしたら梅毒かもしれない」という不安に駆られるのは当然のことです。しかし、自己判断で悩みを抱え込むことは、事態を悪化させる可能性もあります。
梅毒は、早期に発見し、適切な治療を受ければ完治が可能な性感染症です。治療が遅れると、心臓や脳、神経など全身に深刻な合併症を引き起こすリスクが高まります。そのため、体に異変を感じたら、すぐに専門医に相談することが何よりも重要です。
発疹やその他気になる症状がある場合は、皮膚科や性感染症内科、メンズクリニックを受診しましょう。医師は、症状を詳しく確認し、適切な検査を行った上で、正確な診断と治療方針を提案してくれます。また、パートナーへの感染リスクについても、医師と相談し、必要に応じてパートナーも検査・治療を受けることが大切です。
「もしかしたら」という不安を「安心」に変えるための一歩を踏み出しましょう。この記事が、あなたの不安を解消し、適切な行動を促すきっかけとなれば幸いです。
本記事は、アモーレクリニック医師の監修のもと、
内容の正確性や信頼性を確認しています。

- 統括院長 兼 名古屋院院長
- 鈴木 秀明
- 略歴
-
- 昭和53年5月18日生まれ
- 2007年岐阜大学医学部卒業
- 横浜南共済病院
- いちだクリニック
(福岡大学形成外科医局) - 福岡大学形成外科
- 名古屋中央クリニック開業
- 高須クリニック非常勤医師
- アモーレクリニック開業
- 所属歴のある学会
-
- 日本形成外科学会 正会員
- 日本美容外科学会(JSAPS)
- 日本美容外科学会(JSAS)
- 抗加齢医学会
- 日本美容皮膚科学会